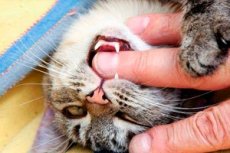
Может ли быть опасен укус кошки

Ввиду близкого соседства кошек с людьми, частого содержания кошек в качестве домашних животных, нередко случаются неприятные инциденты в виде укусов. Чаще всего укусам кошек подвергаются дети, женщины, пожилые люди. Обычно ранения наносятся на лицо или конечности. Поскольку у кошек очень острые тонкие зубы, то при укусе они, как иголки, проникают довольно глубоко в мягкие ткани.
Особенности раны после укуса кошки
Укушенные кошкой раны отличаются от других видов ран тем, что они:
· глубокие — особенно в местах вхождения в ткани клыков;
· зачастую сопровождаются повреждениями от когтей животного (царапинами);
· часто нагнаиваются, т.к. всегда инфицированы микрофлорой ротовой полости;
· очень долго и плохо заживают;
· оставляют после себя грубые рубцы, потому что всегда заживают вторичным натяжением (из-за попадания слюны животного и инфицирования такие раны нельзя сразу зашивать, а из-за нагноения повреждается большой объем тканей).

Многие раны, которые оставляют на теле кошачьи зубы, кажутся совершенно безобидными. Они небольшие и мало кровоточат. Но довольно часто они являются очень опасными, поскольку:
· возможно заражение бешенством из-за попадания вируса со слюной больного животного;
· высок риск возникновения столбняка ввиду попадания столбнячной палочки глубоко в рану;
· может быть повреждение кровеносных сосудов, нервов, сухожилий;
· большая вероятность возникновения гнойного процесса, распространения инфекции по всему организму вплоть до сепсиса (заражения крови).

Для того, чтобы избежать всевозможных осложнений, очень важна как можно более ранняя правильная обработка места укуса. Для этого следует:
1. промывать область повреждения (царапины, укусы, места ослюнения и загрязнения) с использованием мыльного раствора в течение не менее пятнадцати минут. Это необходимо для инактивации вируса бешенства на случай, если животное им инфицировано. Кроме мыла можно использовать любое моющее средство или повидон-йод (антисептическое лекарственное средство для местного применения), которые уничтожают вирус бешенства.
2. Смыть мыльный раствор большим количеством воды.
3. Обработать раны раствором перекиси водорода для механического очищения от загрязнений и дезинфекции.
4. На края раны нанести йод или зеленку. Ни в кем случае не лить эти растворы в рану, чтобы не вызвать ожоги тканей.
5. Закрыть место укуса стерильной салфеткой или бинтом и сделать давящую повязку.
6. Срочно обратиться в медицинское учреждение. Чем раньше будет оказана квалифицированная врачебная помощь, тем выше вероятность благополучного заживления раны.
Лечение кошачьего укуса может включать в себя вакцинацию от бешенства, столбняка, введение специальных сывороток, хирургическую обработку ран, проведение антибактериальной терапии и другие лечебные мероприятия.

В суматохе после укуса важно обратить внимание на кошку, которая укусила человека. Особенно опасно, если она:
· у нее обильно течет слюна;
· ведет себя неадекватно, не так, как обычно;
· укус был совершен без видимой причины, без провокации;
· кошка не вакцинирована от бешенства и других инфекций;
· животное бездомное, бродячее.
Что делать с кошкой, покусавшей человека
Укусившую человека кошку нужно сразу же изолировать, чтобы она не покусала еще кого-нибудь. Она подлежит карантину как минимум на десять суток. В течение этого времени за ней следует тщательно наблюдать и в обязательном порядке показать ветеринару. Именно он решит вопрос о дальнейшей судьбе животного. Если животное не привито от бешенства, то может возникнуть необходимость в его усыплении с последующим исследованием на предмет инфицирования. Если же кошка вакцинирована и имеется документальное подтверждение этого в ветеринарном паспорте животного, то она наблюдается ветеринаром на протяжении десяти дней карантина. Если за этот период у кошки не выявляется никаких признаков заболевания, то она признается здоровой.

При общении с кошкой не следует забывать о том, что это не плюшевая игрушка, а живое хищное животное. Чтобы избежать укусов, нужно:
· не провоцировать кошку на агрессию (не тягать за хвост, не трогать котят, не пугать, не забирать корм);
· не раздражать кошку, если она отдыхает или всем своим видом показывает, что не хочет играть;
· не оставлять маленьких детей наедине с кошкой;
· своевременно воспитывать домашнее животное самостоятельно, а лучше с помощью опытного дрессировщика;
· не трогать бездомных животных;
· не пытаться самостоятельно изловить бродячих кошек.
При общение с кошками помните, что это живое существо со своим характером, потребностями и слабостями. Для домашнего содержания выбирайте те породы кошек, которые имеют мягкий и покладистый характер, особенно если в доме есть дети. Не забывайте дрессировать питомца с первых дней нахождения в вашем доме. Тогда котенок вырастет добродушным, будет радовать всех домочадцев и никогда никого не укусит.
Укусы кошек человека
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Большинство людей при виде пушистого и милого животного сразу же тянутся к нему рукой, чтобы погладить или почесать за ушком. Мало кому приходит в голову, что такое прелестное создание может оказаться агрессивным. А ведь коты по своей натуре хищники, и их когти и зубы довольно опасны: даже небольшой укус кошки способен вызвать немало проблем со здоровьем.
Известно много случаев, когда даже домашние ласковые животные кусали своих хозяев просто играючи, либо по другим причинам. Часто места укусов заживают очень долго и болезненно, ведь острые зубы могут проникать глубоко в ткани, а поверхностная обработка раны не позволяет адекватно продезинфицировать повреждение. Как итог – затяжные воспалительные процессы, нагноения и пр.
Что нужно знать о кошачьих укусах, и к чему нужно быть готовым, общаясь с животными?
Чем опасен укус кошки?
Действительно, большинство любителей животных недооценивают их опасность. Что же касается кошек, то их укусы могут быть намного более серьезными, чем другие повреждения кожи.
Кошачьи зубы отличаются особой остротой: питомцу это необходимо для разрывания грубых мясных волокон, для обеспечения нормального пищеварительного процесса. В итоге повреждения кожи во время укуса кошки получаются внешне незначительными, но достаточно глубокими (проникающими).
И это ещё не вся опасность: на кошачьих слизистых, на зубной эмали и в слюнной жидкости присутствует много болезнетворных микроорганизмов. Во время укуса эти микробы попадают в глубоко расположенные ткани, происходит активное развитие анаэробной инфекции, зачастую – с тяжелыми осложнениями.
Опасные для человека микробы обнаруживаются у девяти из десяти кошек. Наиболее часто высевается бактерия, вызывающая пастереллез – инфекционное заболевание, которое осложняется общим заражением крови. Пастерелла – а именно так называется эта бактерия – способна «сотрудничать» со стрептококками и стафилококками, что ещё больше усугубляет неприятную ситуацию.
Во время укуса кошки повреждаются не только мягкие ткани, но и сухожилия, нервы, суставы, сосуды. При попадании в общий кровоток, болезнетворные микробы распространяются и оседают в других органах, и даже в клапанах сердца.
Особую опасность представляют кошки, болеющие бешенством, а также носители столбнячной инфекции. К сожалению, распознать таких животных удается далеко не всегда.
Медики предупреждают: при любом укусе кошки следует сразу же посетить травмпункт, где не только окажут первую помощь, но и проведут профилактику возможных осложнений.
Факторы риска
Среди факторов, которые позволяют определить пострадавшего к категории высокого риска развития инфекции на месте укуса кошки, обычно выделяют такие:

Патогенез
В большинстве случаев инфицированных укусов кошек лабораторным путем выявляют анаэробные и аэробные бактерии: на коже пострадавшего и на зубах укусившего питомца.
Наиболее часто выделяют следующие микроорганизмы:
Pasteurella multocida обнаруживается в 50% случаев. Эта бактерия чувствительна к антибиотикам пенициллинового ряда, а также к комбинации Амоксициллин+Клавулановая кислота, к Доксициклину и представителям фторхинолоновой группы (например, Ципрофлоксацин).
Часто присутствует смешанная бактериальная флора, однако первыми препаратами выбора обычно становятся препараты группы пенициллинов.

Симптомы укуса кошки
Тяжелое развитие инфекции после укуса кошки происходит примерно у каждого пятого пострадавшего. Инфекция развивается по-разному, что зависит от доминирующего патогенного микроорганизма. Возможно системное поражение с бактериемией и прочими серьезными последствиями.
Глубокий укус кошки способен провоцировать развитие глубоких абсцессов, расходящихся по фасциальным слоям.
Первые признаки инфицирования могут появляться уже на второй день: это выраженная отечность и покраснение в окрестности укуса кошки, выделение из ранок сукровичной жидкости или гноя, повышение показателей температуры тела, увеличение близко расположенных лимфатических узлов.
Укус домашней кошки, если он не глубокий, может зажить самостоятельно, не вызывая никаких неприятных симптомов. Но и здесь нет гарантии того, что инфекция не разовьется: кошка не чистит зубы, ест сырую пищу, поэтому бактерий в её ротовой полости присутствует достаточно много. Обращаться к врачу нужно обязательно при таких признаках:
Как можно скорее нужно посетить врача, если здоровье укусившего питомца (даже домашнего) находится под сомнением.
Укус уличной бешеной кошки – это особенно опасное обстоятельство, которое может привести даже у смерти пострадавшего. Поэтому при нападении любого дворового или просто незнакомого животного обращение к доктору должно быть экстренным: здесь дорога каждая минута.
Инкубационный период при бешенстве может быть достаточно продолжительным, и человек долгое время может даже не догадываться о наличии у него смертельного вируса. Само же заболевание имеет три симптоматических стадии, о которых нужно знать:
появление обильного мучительного истечения слюны (на фоне гиперсекреции возникает обезвоживание организма, нарушение обменных процессов, потеря массы тела).
Если пациента укусила бешеная кошка, и ему не была сделана вакцинация против бешенства, то он обречен: заболевание не лечится и завершается летальным исходом.

Чем можно заразиться от укуса кошки?
Чем же так опасен укус кошки? Попробуем выделить лишь несколько основных болезней, которые могут передаться человеку от безобидного внешне животного:
После укуса кошки необходимо внимательно прослеживать свое состояние: даже при минимальной угрозе развития инфекционного процесса следует немедленно обращаться за медицинской помощью.
Осложнения и последствия
Во многих случаях укус кошки представляет серьезную опасность для человеческого здоровья. Наиболее часто питомцы «нацеливаются» на верхние конечности – в итоге страдают участки с близким расположением суставов и сухожилий к поверхности кожных покровов. Проникновение в ткани бактерий значительно усложняет течение процесса заживления и вызывает развитие воспалительной реакции. Более того, пострадавший может потерять трудоспособность, так как боль и инфекционное воспаление после укуса кошки не позволяют свободно пользоваться поврежденной конечностью.
Наиболее неблагоприятным является развитие хронической инфекционной патологии, при которой даже может происходить разрушение суставов, хрящей, кости.
Раны от укусов кошек могут осложниться такими заболеваниями, как остеомиелит, эндокардит, менингит, или даже сепсис – общее бактериальное поражение организма.
К счастью, осложнения развиваются не всегда. Однако то, как долго заживает укус кошки, во многом зависит от грамотности первичной обработки ранок. В некоторых случаях пациенты своевременно промывают укушенное место и даже обращаются к доктору, однако в дальнейшем инфекционный процесс все же развивается заражение от укуса кошки может произойти по вине микроба Pasteurella multocida, который обитает в кошачьей пасти. Инкубационный период такой инфекции может составлять от четырех часов до одних суток. И этого времени оказывается достаточно для того чтобы бактерии распространились и за пределы укушенного места.
Если проблема дала о себе знать, и через время загноился укус кошки, то в обязательном порядке назначается мощная антибиотикотерапия. Если этого не сделать, то возникает угроза не только для здоровья пациента, но и для его жизни. Поэтому большинству пострадавших рекомендуют приступать к приему антибиотиков ещё до появления первых признаков инфекционного заболевания – так сказать, в профилактических целях.
Когда пострадавший отмечает, что у него опух укус кошки, то это уже означает, что в данной области начинается местное нарушение обмена и запускается воспалительный процесс. Действовать в такой ситуации следует немедленно: обратиться к доктору, почистить и обработать рану, приступить к антибактериальному и противовоспалительному лечению.
То же самое нужно сделать, если просто болит укус кошки: повреждение мягких тканей, сухожилий, надкостницы всегда сопровождается болью. Узнать причину этой боли, предупредить развитие воспаления – все это может и должен сделать доктор после обращения пациента за медицинской помощью. Если воспаление уже началось, то боль может быть уже не ноющей, а подергивающей, пульсирующей. Такие симптомы очень серьезные, игнорировать их нельзя.
С началом воспалительной реакции температура после укуса кошки может держаться в пределах 37-37,5°C. При обширных патологических процессах и септических осложнениях показатели могут достигать 39°C и более. К сожалению, зачастую сам факт укуса не воспринимается настолько серьезно, как это следовало бы. Поэтому пациенты склонны обращаться к доктору не сразу после происшествия, а лишь с началом острых признаков заболевания.
Необходимо понимать, что даже небольшая шишка после укуса кошки может представлять собой замедленную болезненную реакцию, и в итоге обнаружиться гнойником, либо другим патологическим образованием. Так не лучше ли проконсультироваться с доктором и обезопасить себя от негативных последствий?
Если никакой симптоматики воспаления нет, но присутствует онемение в месте укуса кошки, то это может означать повреждение нервных волокон, что также требует назначения медикаментозного лечения в сочетании с физиотерапией. Помните: чтобы не усугубить ситуацию, необходимо внимательно отнестись к любым симптомам (даже если они на первый взгляд незначительные), и своевременно посетить врача.

Диагностика укуса кошки
Диагностику проводят, основываясь на сочетании клинических и лабораторных данных.
В первую очередь, важно опросить пострадавшего и осмотреть зону укуса кошки. Доктор обязан обращать внимание на такие обстоятельства:
После тщательного опроса доктор осматривает ранку, при необходимости обрабатывает ей, выписывает направление на анализы.
Анализы в лаборатории могут носить вирусологический, биологический, серологический характер. Стандартно выполняют общее исследование крови и мочи. В качестве специфической диагностики могут применяться такие методы:

Дифференциальная диагностика
Дифференциальная диагностика требует исключения ботулизма, листериоза, пастереллеза, стрептококкоза, стафилококкоза, столбняка и бешенства.

Профилактика
Профилактические меры очень важны для предотвращения укусов кошек, либо других животных. Обязательно прислушайтесь к рекомендациям, которые дали специалисты. Это поможет в будущем избежать многих проблем со здоровьем.
Если же факт укуса уже имеется, то действовать следует незамедлительно, чтобы предупредить развитие серьезных осложнений. Если прививка от укуса кошки будет сделана с опозданием, то её эффективность падает практически до нуля.
Вакцинопрофилактика представляет собой не известные «сорок уколов в живот»: такие меры уже давно не используются в медицине. Как правило, пострадавшему вводят антирабическую сыворотку, обрабатывают рану и отпускают домой. Через некоторое время введение вакцины придется повторить: доктор даст рекомендации относительно дальнейшей схемы вакцинации. В большинстве случаев профилактика ограничивается пятью инъекциями. Также пациента предупреждают о том, что с момента введения сыворотки запрещается употреблять любые спиртные напитки. Исключение алкоголя действует на протяжении всего периода профилактики и в течение полугода после последнего введения препарата.

Прогноз
Прогноз при укусе кошки может быть благоприятным, если пострадавший сразу же принимает меры и обращается за медицинской помощью. Например, даже если питомец был заражен бешенством – смертельно опасной инфекцией, то экстренное обращение к врачу позволит пациенту выжить. Если же человек беспечно отнесся к укусу, и неотложная помощь не была оказана, то все случаи бешенства оканчиваются летальным исходом.
Другое возможное осложнение – столбняк – также может окончиться летально, но лишь в 10% случаев. Это заболевание отличается коротким инкубационным периодом, поэтому ухудшение может наступить уже на протяжении первых нескольких суток. Чтобы избежать неприятных последствий, нужно как можно раньше посетить врача.
Наихудшим прогнозом обладает укус кошки у грудных младенцев и стариков.

Лечение укуса кошки
Сразу же после того, как кошка сделала укус, нужно хорошо вымыть поврежденное место в воде с мылом (оптимально задействовать обычное коричневое хозяйственное мыло). Далее следует обработать кожу любым антисептиком – подойдет Хлоргексидин, перекись водорода и даже обычная водка. Использовать мазевые препараты и клеить на ранку лейкопластырь не рекомендуется, так как перекрывается доступ кислорода к тканям. При большом по площади укусе допускается наложение марлевой повязки.
Это все мероприятия, которые вы можете провести у себя дома. После этого следует обратиться к специалистам – например, к дежурному врачу в травмпункте. Так как бактериальные процессы способны развиваться стремительно, обращение за медицинской помощью должно последовать как можно раньше.
Что делать при укусе кошки читайте в этой статье.

Инсектная аллергия и особенности ее терапии
Аллергены насекомых могут вызвать развитие сенсибилизации при попадании в организм несколькими путями: с ядом — при ужалении перепончатокрылых (пчелы, осы и др.); со слюной — при укусе насекомых отряда двукрылых (комары, москиты
Аллергены насекомых могут вызвать развитие сенсибилизации при попадании в организм несколькими путями: с ядом — при ужалении перепончатокрылых (пчелы, осы и др.); со слюной — при укусе насекомых отряда двукрылых (комары, москиты и др.); ингаляционным и контактным способом — с чешуйками, личинками бабочек, сверчков, жуков и т. п. [1].
Аллергия на укусы насекомых протекает в виде немедленной или замедленной реакции в местах укуса. Обычно укус кровососущих насекомых (комаров, москитов, блох) вызывает локальные проявления в виде отека, покраснения и полиморфной сыпи (папулезной, уртикарной, геморрагической, буллезной, некротической формы) и крайне редко — серьезные аллергические реакции. Иногда на укусы мошек может наблюдаться рожистоподобная реакция в виде острой эритемы, протекающей без повышения температуры и увеличения регионарных лимфоузлов. Аллергены слюны москитов могут быть также причиной развития зудящей узелковой сыпи (флеботодермия). Описаны редкие случаи генерализованной уртикарной сыпи на укус даже одного кровососущего насекомого [1, 2].
Инсектная аллергия чаще встречается в летнее и осеннее время. Насекомые жалят при проведении садовых работ, в местах пикников, привлекают их также дворовые мусорные баки, компостные ямы; не стоит забывать о гнездах ос, которые располагаются, как правило, под карнизами, на чердаках. Однократное воздействие больших доз яда насекомых через ужаление сопоставимо с ежегодной дозой вдыхаемых аллергенов пыльцы. Развитие такой высокодозовой сенсибилизации объясняет, почему распространенность атопии среди пациентов с IgЕ-сенсибилизацией к ядам та же, что и в нормальной популяции [3].
Нормальная реакция на ужаление насекомых обычно проявляется в виде умеренного локального покраснения и отечности, тогда как выраженная локальная реакция — эритемой и сильным отеком, который может нарастать в течение 24–48 ч и сохраняться даже более 10 дней. Одновременно больного могут беспокоить слабость, недомогание, тошнота. В редких случаях имеют место инфекция и воспаление подкожно-жировой клетчатки [2].
Местные реакции лечат наложением на место укуса холодного компресса, используют также наружную терапию топическими противозудными препаратами (Фенистил гель, Псилобальзам), больному дают антигистаминный препарат нового поколения (лоратадин, цетиризин и др.). При сильно выраженной локальной реакции назначают топические кортикостероиды нефторированного ряда (метилпреднизолона аципонат, мометазона фуроат и др.). В наиболее тяжелых случаях местной реакции обосновано назначение 2–3-дневного курса преднизолона в дозе 30–40 мг/сут.
Примерно у 5% больных с выраженной местной реакцией в анамнезе при повторном ужалении насекомого может развиться генерализованная системная реакция с жизнеугрожающим состоянием — анафилактический шок. Чаще всего такие реакции вызываются ужалениями ос, пчел, реже шмелей и шершней; в 30% случаев больные не могут назвать вид ужалившего насекомого.
В США ежегодно погибает около 50 человек от аллергии на ужаление насекомых. Анафилактический шок на ужаление считается также одной из причин необъяснимой внезапной смерти. Большинство летальных случаев в 1998 г. в этой стране было отмечено у лиц в возрасте 40–60 лет, чаще у мужчин (28%), крайне редко — у детей (1 случай среди детей в возрасте 0–9 лет) [4]. В Казани, по данным проф. Р. С. Фассахова и соавторов, с 1993 по 1998 г. в аллергологическое отделение поступило 55 пациентов с аллергией на ужаление насекомого в возрасте от 16 до 70 лет [5]. В 44% случаев реакции были вызваны ужалением ос, в 31% случаев — пчел, шершня — в 1 случае. В популяционном исследовании мы не выявили ни одного случая системной аллергии на укус насекомых при опросе 2147 школьников г. Москвы (2003 г.) [6].
Реакции на ужаление перепончатокрылых насекомых делятся на аллергические, токсические и псевдоаллергические. Гиперчувствительность к яду или слюне насекомых запускается иммунологическими механизмами по немедленному типу с включением аллергенспецифических IgE-антител. Токсические реакции возникают при одновременном ужалении большим количеством насекомых и индуцируются действием ряда медиаторов, содержащихся в их яде. По клинической картине отличить токсические от аллергической реакции иногда бывает довольно трудно. У некоторых больных через 2–7 дней после ужаления могут возникать реакции, напоминающие сывороточную болезнь (артралгии, уртикарная сыпь, недомогание, повышение температуры). Такие больные при повторном ужалении имеют высокий риск развития анафилактического шока [2].
Выше уже говорилось о локальных реакциях при укусе насекомых. Системные реакции встречаются намного чаще местных (до 70% всех случаев ужаления насекомых) и, по мнению ряда авторов, могут различаться по степени тяжести [2, 4]. Однако клинические симптомы анафилактического шока, вызванного ужалением насекомого, хотя и могут варьировать по проявлениям и выраженности, но они ничем не отличаются от анафилактического шока любой этиологии [4].
У больных с анафилактическим шоком в 100% случаев встречаются гемодинамические нарушения: снижение артериального давления, слабость, головокружение. Другие типичные клинические симптомы анафилактического шока — диффузная эритема, сыпь, крапивница и/или ангиоотек; бронхоспазм; ларингоотек и/или нарушение сердечного ритма. У больного могут наблюдаться также такие признаки, как тошнота, рвота, головная боль, потеря сознания; в 5–8% случаев — головная боль, судороги, боль в груди.
Генерализованная крапивница или ангиоотек являются наиболее частой клинической манифестацией анафилаксии (92%) и наблюдаются как изолированно в виде одного симптома, так и на фоне тяжелой анафилаксии [7]. Однако кожные симптомы могут появиться позже или отсутствовать при быстром прогрессирующем течении анафилаксии. Следующие по частоте симптомы — респираторные (ангиоотек гортани, острый бронхоспазм), реже встречаются абдоминальные и гастроинтестинальные симптомы (боль в животе, тошнота, диарея).
Чаще всего симптомы анафилактического шока появляются в течение первых 15 мин после ужаления, причем раннее начало практически всегда ассоциируется с более тяжелым течением и соответственно выраженной симптоматикой заболевания. Дети имеют меньший риск развития повторной анафилаксии, особенно если у них аллергия на ужаление проявлялась в виде кожных симптомов (крапивница, сыпь, отек Квинке). Однако у больных любого возраста с первичным тяжелым анафилактическим шоком в анамнезе при повторном ужалении насекомого возможен рецидив анафилаксии в 70% случаев [2].
Поскольку жизнеугрожающие симптомы анафилаксии могут рецидивировать, больных следует наблюдать в течение первых 24 ч после первых проявлений заболевания (в 20% случаев анафилактический шок может рецидивировать через 8–12 ч после первого эпизода) [7]. Исследователи отмечают бифазное течение анафилаксии, которое клинически не отличается друг от друга, но требует использования достоверно больших доз адреналина.
К факторам, которые усиливают тяжесть анафилактического шока или влияют на его лечение, относят наличие у больного бронхиальной астмы, сопутствующих заболеваний сердечно-сосудистой системы, лекарственную терапию β-адреноблокаторами (Анаприлин, Атенолол, Метопролол и др.), ингибиторами ангиотензинпревращающего фермента и моноаминооксидазы. В таких случаях, с одной стороны, усиливается реакция дыхательных путей на высвобождаемые при анафилаксии медиаторы воспаления, а с другой — уменьшается влияние адреналина: наряду с тяжелой степенью анафилаксии появляется парадоксальная брадикардия, гипотензия, тяжелый бронхоспазм [7]. Экспериментально было доказано, что в таких случаях для купирования бронхоспазма и восстановления β-адренергической чувствительности у больного, принимающего β-адреноблокаторы, дозу неселективного β-агониста тербуталина необходимо увеличить в 80 раз [8]. Применение ингибиторов ангиотензинпревращающего фермента (Капотен, Энап) у ряда больных вызывает кашель, отек гортани или языка с последующим развитием асфиксии. Ингибиторы моноаминооксидазы (моклобемид, ниаламид и др.) замедляют скорость расщепления адреналина, усиливая его побочные эффекты [2, 8].
Наибольшее количество летальных случаев от инсектной аллергии, регистрируемые в группе лиц старшего возраста, связывают с наличием сопутствующих сердечно-сосудистых заболеваний, с приемом лекарств и наличием других возрастных патологических изменений в организме [8].
Лечение и профилактика
Анафилактический шок требует проведения неотложной терапии: незамедлительно у больного оценивают сердечную и дыхательную деятельность, проверяют адекватность поведения. Препаратом выбора при анафилактическом шоке является адреналина гидрохлорид.
Адреналин обладает следующими свойствами:
В зависимости от диапазона применяемых доз может оказывать эффекты:
Адреналина гидрохлорид выпускают в виде 0,1%-ного раствора в ампулах по 1 мл (в разведении 1 : 1000 или 1 мг/мл); для внутривенного введения 1 мл 0,1%-ного раствора адреналина разводят в 9 мл физиологического раствора. Адреналин нельзя разводить в растворе глюкозы или гидрокарбоната натрия. Важно помнить, что на активность адреналина также влияют условия хранения препарата.
Дозы при внутривенном введении рекомендуются следующие. При развитии анафилактических реакций: 0,1–0,3 мл адреналина (в разведении 1 : 1000) разводится в 9 мл раствора натрия хлорида (от 1 : 100 000 до 1 : 33 000) с последующей инфузией в течение нескольких минут; возможно повторное введение в случае отсутствия чувствительности, а также при стойкой артериальной гипотензии.
При тяжелом терминальном состоянии больного 0,1%-ный раствор адреналина в дозе 0,1 мл разводят в 0,9 мл венозной крови больного (аспирируют непосредственно из вены или катетера) или раствором натрия хлорида (для получения разведения 1 : 10 000), вводят внутривенно в течение нескольких минут; повторно — по показаниям до поддержания систолического артериального давления выше 100 мм рт. ст. у взрослых и 50 мм рт. ст. у детей.
В качестве побочного действия адреналин может вызвать острый инфаркт миокарда, выраженные аритмии и метаболический ацидоз; малые (менее 1 мкг/мин) дозы адреналина могут послужить причиной развития острой почечной недостаточности.
Вероятность развития подобных серьезных осложнений является главной причиной рекомендации воздержаться от широкого применения адреналина самими пациентами. Однако своевременное введение именно адреналина имеет решающее значение для благоприятного исхода анафилактического шока. За рубежом эта проблема решена: больных с любым анафилактическим шоком в анамнезе снабжают специальным шприцом-ручкой — эпинефрином в виде аутоинъектора (Epi-Pen, Аnа-Kit). В научной литературе ежегодно публикуются исследования, посвященные анализу использования аутоинъекторов эпинефрина у пациентов с инсектной аллергией, а также пищевой, латексной и идиопатической анафилаксией в анамнезе. Есть также работы, в которых освещается роль обучающих программ для школьных медсестер и инспекторов школ с целью незамедлительного введения эпинефрина детям с тяжелой формой аллергии и анафилаксией, что в значительной степени облегчается именно с помощью использования аутоинъектора.
Каждый больной, перенесший анафилактический шок, подлежит госпитализации в реанимационное отделение, где проводится инфузионная терапия преднизолоном 1–2 мг/кг каждые 6 ч, физиологическим раствором, глюкозой из расчета 5–10 мл/кг веса пациента; вводятся антигистаминные препараты внутривенно. При резистентной гипотонии назначают допамин (400 мг в 500 мл физиологического раствора, скорость введения — 2–20 мкг/кг/мин) под контролем артериального давления (> 90 мм рт. ст.) или глюкагон (струйно 1–5 мг каждые 5 мин, затем капельно 5–15 мкг/мин) до нормализации артериального давления. Через 1–2 дня из реанимационного отделения больного переводят в аллергологическое или терапевтическое отделение, где ему продолжают гормональную терапию преднизолоном перорально в дозе 10–15 мг в течение 10 дней; назначают антигистаминные препараты II поколения (лоратадин, цетиризин и др.), антибиотики (по показаниям), проводят контроль за функцией почек, печени, сердца, ЭКГ, консультацию невропатолога.
Диагноз IgE-гиперчувствительности к насекомым обязательно следует подтверждать кожными или серологическими пробами. Для постановки правильного диагноза и назначения аллергенспецифической терапии важно определить вид насекомого, вызвавшего реакцию. Локальная реакция без системных проявлений (анафилактический шок) не требует проведения аллергологического обследования. Напротив, кожные пробы на аллергены насекомых обязательно ставят, если в анамнезе у пациента любого возраста отмечались системные реакции жизнеугрожающего характера, а также неугрожающие жизни системные проявления у взрослых и детей (младше 16 лет). Возможна постановка проб также при локальных и токсических реакциях в анамнезе у больного [4]. Разработаны тесты in vitro — определение специфических IgЕ-антител, например: к яду пчелы медоносной, осы, шершня, слепня, комару обыкновенному, огневке мельничной, амбарному долгоносику, голубиному клещу, платяной моли (Allergopharma).
Больным с аллергией на ужаление насекомых аллергенспецифическую терапию назначают только в двух случаях: при системной жизнеугрожающей реакции и системной, не угрожающей жизни реакции у взрослых, имеющих положительные кожные пробы. Дети младше 16 лет с кожными проявлениями, не угрожающими жизни (например, в виде генерализованной крапивницы), не нуждаются в проведении аллергенспецифической иммунотерапии даже при наличии положительных специфических IgЕ-антител в крови. Продолжительность специфической иммунотерапии составляет не менее 5 лет [2, 5].
Лечение пациентов с аллергией на ужаление насекомых — многоэтапный процесс, гораздо более сложный, чем предполагают иногда врачи и сами пациенты. Проблема также в том, что в России до сих пор не производятся тесты для диагностики инсектной аллергии, а самое главное — отсутствуют и отечественные, и зарубежные аллерговакцины, необходимые для проведения аллергенспецифической иммунотерапии тем пациентам, которым этот метод лечения необходим по жизненным показаниям. Препарат «спасения» адреналин в соответствующей форме выпуска и нужной дозировке также не доступен в России для больных с тяжелой формой аллергии и анафилактическим шоком в анамнезе.
Соответствующим медицинским органам необходимо рассмотреть возможность преодоления всех этих неблагоприятных ситуаций. Добиться прорыва в данном направлении частично удастся, если мы обучим пациентов простым превентивным мерам, что нередко является решающим в спасении их жизни. Пациенты должны соблюдать определенные правила, в частности не привлекать насекомых и избегать их укусов, для чего:
— не пользоваться духами и не надевать яркую одежду;
— не есть на улице зрелые фрукты, не подходить близко к мусорным бакам и компостным ямам, которые привлекают насекомых;
— не открывать окна в автомобиле во время езды.
Следует довести до сведения родителей, учителей и школьников информацию о необходимости обеспечивать безопасность окружающей среды ребенку с высоким риском анафилактических реакций на укусы насекомых. Каждый пациент с аллергией на ужаление насекомого должен иметь бирку или браслет с данными о своем диагнозе и письменными рекомендациями по проведению неотложных мер в случае ужаления [1–5].
По вопросам литературы обращайтесь в редакцию.
Д. Ш. Мачарадзе, доктор медицинских наук, профессор
РУДН, Москва